Stemplės vėžys
Ricarda Schwarz studijavo mediciną Viurcburge, kur taip pat baigė daktaro laipsnį. Atlikusi daugybę užduočių praktiniame medicinos mokyme (PJ) Flensburge, Hamburge ir Naujojoje Zelandijoje, dabar ji dirba neuroradiologijos ir radiologijos srityje Tiubingeno universitetinėje ligoninėje.
Daugiau apie „houseofgoldhealthproducts“ ekspertus Visą „houseofgoldhealthproducts“ turinį tikrina medicinos žurnalistai.Stemplės vėžys (stemplės karcinoma) yra ypač klastingas vėžys: kadangi vėžys sukelia tik tokius simptomus kaip sunkus rijimas pažengusioje stadijoje, dažniausiai jis aptinkamas vėlai. Kaip ir beveik kiekvieno vėžio atveju, vėlyva diagnozė pablogina išgyvenimo tikimybę - stemplės vėžio atveju net gerokai. Dvi dažniausiai pasitaikančios stemplės vėžio formos yra plokščiųjų ląstelių karcinoma ir adenokarcinoma, kurios išsivysto iš skirtingų ląstelių tipų. Čia galite perskaityti viską, ką reikia žinoti apie stemplės vėžį.
Šios ligos TLK kodai: TLK kodai yra tarptautiniu mastu pripažinti medicininių diagnozių kodai. Jų galima rasti, pavyzdžiui, gydytojo laiškuose arba nedarbingumo pažymėjimuose. C15

Stemplės vėžys: aprašymas
Stemplės vėžys yra gana dažnas vėžys visame pasaulyje. Tačiau stemplės vėžys Vokietijoje yra gana retas. Vokietijos Roberto Kocho instituto Vėžio registro duomenų centro duomenimis, kasmet jį sukuria apie 1000 moterų ir 4000 vyrų. Vidutinis pradinis amžius yra 66 metai. Stemplės vėžys iki 40 metų yra retas. Nuo devintojo dešimtmečio kasmet naujų atvejų skaičius (dažnis) nuolat didėja. Ypač moterims labai padidėjo naujų stemplės vėžio atvejų skaičius.
Gydytojai mano, kad per pastaruosius kelis dešimtmečius nuolat didėjantys stemplės vėžio atvejai gali būti siejami su gyvenimo būdo veiksniais, tokiais kaip persivalgymas ir alkoholio bei nikotino vartojimas. Šie veiksniai skatina vadinamąją refliukso ligą. Refliuksas reiškia, kad rūgštinės skrandžio sultys patenka į stemplę ir pažeidžia ten esančią gleivinę. Refliukso liga labai prisideda prie stemplės adenokarcinomos vystymosi. Adenokarcinoma šiuo metu yra tik antra pagal dažnumą stemplės vėžio forma, tačiau apskritai ši forma tampa vis dažnesnė ir yra pagrindinė priežastis, dėl kurios didėja bendras stemplės vėžio skaičius.
Gyvenimo trukmė ir atsigavimo galimybės priklauso nuo to, kiek toli yra vėžys, kai jis aptinkamas. Dažniausiai stemplės vėžys diagnozuojamas tik vėlai, kai jis jau išplito į aplinkinius limfmazgius ir kaimyninius organus (metastazės). Diagnozės metu tik apie 40 procentų nukentėjusiųjų gali būti padedama atlikti operaciją. Nors stemplės vėžio prognozė per pastaruosius kelis dešimtmečius labai pagerėjo dėl šiandien turimų gydymo galimybių, daugelis žmonių miršta nuo navikų. Iš pacientų, kuriems diagnozuotas stemplės vėžys, ateinančius penkerius metus išgyvena tik apie 15–20 proc.
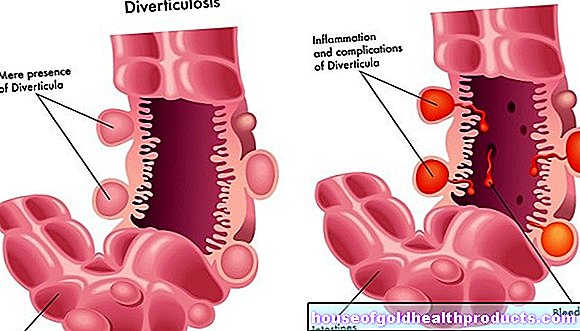
Stemplės vėžys gali išsivystyti bet kurioje stemplės vietoje. Tačiau vėžys dažniau pasitaiko trijose stemplės srityse. Tai sekcijos, kuriose kitos organų struktūros šiek tiek sutraukia stemplę: stemplės įėjimas tiesiai už ryklės, toje vietoje, kur stemplė praeina aortos lanką ir kai stemplė praeina per diafragmą. Priklausomai nuo išsigimusios ląstelės tipo, stemplės vėžys yra suskirstytas į skirtingas histologines formas:
Stemplės vėžys: plokščiųjų ląstelių karcinoma (apie 80 proc.)
Plokščiųjų ląstelių karcinomos atveju naviko ląstelės vystosi iš stemplės gleivinės (plokščiojo epitelio) ląstelių. Šio tipo vėžys gali išsivystyti bet kurioje stemplės dalyje. Maždaug 15 proc. Atsiranda pirmame stemplės trečdalyje, 50 proc. - viduryje ir 35 proc. - paskutiniame trečdalyje. Plokščialąstelinę karcinomą palankiai vertina gausus alkoholio vartojimas, karšti gėrimai, rūkymas ir grybeliniai toksinai.
Stemplės vėžys: adenokarcinoma (apie 20 proc.)
Adenokarcinomos atveju navikas atsiranda dėl pakitusių liaukų ląstelių. Jis susidaro apatinėje stemplės dalyje 95 proc. Pagrindinė to priežastis yra refliukso liga, kai rūgštinis skrandžio turinys pakartotinai patenka į stemplę. Tai pažeidžia gleivinę, kuri iš pradžių lemia ląstelių pakitimus, vadinamąją Bareto stemplę, kuri ilgainiui išsivysto į Bareto karcinomą (adenokarcinomą). Per pastaruosius kelis dešimtmečius adenokarcinomos padaugėjo.
Stemplės vėžys: nediferencijuota karcinoma (apie 10 proc.)
Jei pradinio ląstelių tipo, iš kurio atsirado navikas, nebegalima tiksliai nustatyti, gydytojai tai vadina „nediferencijuota stemplės karcinoma“. Tai rečiausia stemplės vėžio forma.
Stemplės vėžys: simptomai
Viską, ką reikia žinoti apie būdingus stemplės vėžio požymius, galite perskaityti straipsnyje Stemplės vėžys - simptomai.
Stemplės vėžys: priežastys ir rizikos veiksniai
Dviejų pagrindinių stemplės vėžio formų (plokščiųjų ląstelių karcinoma ir adenokarcinoma) rizikos veiksniai yra skirtingi:
Plokščiųjų ląstelių karcinomos rizikos veiksniai: Stemplės vėžį, kuris išsivysto iš išsiplėtusių plokščiojo epitelio ląstelių, pirmiausia sukelia
- Aukštos kokybės alkoholio vartojimas
- rūkymas
- Karštų gėrimų vartojimas
- Nitrozaminai (randami daugelyje maisto produktų)
- Aflatoksinai (pelėsių nuodai)
- Achalazija (kai apatinis stemplės sfinkteris nepakankamai atsipalaiduoja, kad maistas galėtų lengvai praeiti)
Adenokarcinomos rizikos veiksniai: penkiems procentams žmonių, sergančių refliukso liga (lėtiniu rėmeniu), išsivysto vadinamoji Bareto stemplė, kuri yra ikivėžinė stadija. Normalios stemplės gleivinės ląstelės virsta liaukų ląstelėmis (metaplazija). Dešimt procentų šio pradinio etapo atsiranda stemplės adenokarcinoma, kuri vėliau taip pat vadinama Bareto karcinoma.
Yra ir kitų veiksnių, kurie prisideda prie visų stemplės vėžio formų. Jie apima:
- Ankstesnė spindulinė terapija šalia stemplės (pvz., Krūties vėžiui gydyti)
- ŽPV 16 papilomos viruso infekcija (taip pat susijusi su gimdos kaklelio vėžiu)
- Genetiškai sukeltas rankų ir kojų ragenos sustorėjimas (tylosis palmaris ir plantaris)
- Susiaurėjęs randas po nudegimų
- Plummerio-Vinsono sindromas: reta būklė, kurią sukelia geležies trūkumas
Be išvardytų galimų stemplės vėžio priežasčių, yra ir apsauginių veiksnių. Tyrimai parodė, kad žmonėms, kurie ilgą laiką vartoja acetilsalicilo rūgštį (Aspirin®, „ASA“) ar kitas veikliąsias medžiagas iš nesteroidinių skausmą malšinančių vaistų grupės, stemplės vėžys vystosi rečiau. Tačiau neturėtumėte vartoti tokių vaistų profilaktiškai, nes jie gali sukelti rimtą šalutinį poveikį, pvz., Skrandžio opą.
Stemplės vėžys: tyrimai ir diagnozė
Tinkamas kontaktas įtariamam stemplės vėžiui yra vidaus ligų specialistas, kurio specializacija yra virškinimo trakto ligos (gastroenterologas). Pirmiausia gydytojas teiraujasi apie jūsų dabartinius simptomus ir visas ankstesnes ligas (anamnezę). Iš esmės stemplės vėžio simptomai pasireiškia tik labai pažengusioje ligos stadijoje („tylusis vėžys“). Pavyzdžiui, jei įtariate stemplės vėžį, gydytojas gali užduoti jums šiuos klausimus:
- Ar per kelias savaites ar mėnesius netyčia numetėte svorio?
- Ar kenčiate nuo apetito praradimo ir pykinimo?
- Ar jaučiate rijimo skausmą, ar jaučiate spaudimą gerklėje ar už krūtinkaulio?
- Ar vėmėte?
- Ar vartojate kokių nors vaistų?
Net jei jums jau išsivystė stemplės vėžys, tokie simptomai dažnai pasireiškia tik atsitiktinai arba visai nepasireiškia. Jūsų gydytojas pokalbio metu taip pat pasistengs išsiaiškinti minėtus stemplės vėžio rizikos veiksnius. Jei tyrimo metu ar jūsų ligos istorijoje yra įtarimų dėl stemplės vėžio, gydytojas nukreips jus į gastroenterologą.
Po anamnezės atliekamas fizinis tyrimas. Gydytojas patikrina, ar limfmazgiai yra padidėję, ar yra kitur. Kadangi stemplę iš išorės galima įvertinti tik labai ribotai, įtarus stemplės vėžį, paprastai reikia atlikti papildomus tyrimus.
Tolesni tyrimai
Stemplę ir gebėjimą nuryti galima įvertinti remiantis įvairiais tyrimais. Tai apima ezofagoskopiją, stemplės ultragarsą (endosonografiją) ir vadinamąją rentgeno kregždę. Pastaruoju atveju pacientas paima kontrastinę medžiagą, leidžiančią gydytojui tiksliai sekti rijimo procesą. Kiti vaizdavimo metodai, tokie kaip kompiuterinė tomografija (KT), magnetinio rezonanso tomografija (MRT) arba pozitronų emisijos tomografija (PET), gali nustatyti naviko plitimą organizme (sustojimas). Priklausomai nuo stadijos rezultatų, atliekama nuo stadijos priklausanti terapija.
Stemplės vėžys: ezofagoskopija
Ezofagoskopija yra stemplės endoskopija. Panašiai kaip gastroskopija, tiriamas asmuo turi būti blaivus. Prieš tyrimą jam duodama lengva migdomoji tabletė, kad sąmoningai pats nepatirtų apžiūros ir nejaustų skausmo. Tyrimui vamzdis su maža kamera ir šviesa praleidžiamas per burną ir į stemplę. Gydytojas ekrane gali matyti, ar pasikeitė stemplės gleivinė, ar tam tikrose vietose ji atrodo susiaurėjusi. Jei tam tikra sritis atrodo pasikeitusi, jis gali paimti audinio mėginį (biopsiją) mažomis žnyplėmis. Paprastai tai vyksta keliose vietose. Tokiu būdu gauti mėginiai tiriami mikroskopu. Atlikus smulkiųjų audinių (histologinį) audinių mėginių tyrimą, taip pat galima nustatyti vėžio pirmtakus, tokius kaip Bareto stemplė.
Stemplės vėžys: endoskopinis ultragarsas
Stemplės endosonografija yra panaši į ezofagoskopiją. Tačiau šiuo atveju į stemplę įkišama ultragarso galvutė. Naudojant šį metodą, galima gerai įvertinti paveiktų teritorijų mastą - tai svarbi informacija stemplės vėžio atveju. Prognozė ir terapija labai priklauso nuo to, ar stemplės vėžys jau veikia giliuosius audinių sluoksnius ir ar jis jau išplito į aplinkines struktūras (pvz., Limfmazgius). Be to, endoskopiniu ultragarsu galima nustatyti padidėjusius limfmazgius.
Stemplės vėžys: rentgeno kregždė
Vadinamojoje rentgeno kregždėje paciento prašoma nuryti rentgeno kontrastinę medžiagą. Rijimo metu daromos rentgeno nuotraukos. Vietoj vieno rentgeno tyrimo šis tyrimas suteikia trumpą filmą, kuriame galima įvertinti rijimo judesį, taip pat stemplės dydį ir formą. Pavyzdžiui, rentgeno kregždės pagalba galima aptikti susitraukimus (stenozes), asimetriją ar stemplės kontūro pokyčius. Tokie pokyčiai gali rodyti stemplės vėžį.
Stemplės vėžys: vaizdavimas
Siekiant tiksliai nustatyti stemplės vėžio plitimą organizme (sustojimas), dažniausiai atliekama kompiuterinė, magnetinio rezonanso ar pozitronų emisijos tomografija. Šiems tyrimams pacientas ant sofos varomas į mėgintuvėlį, kuriame sukuriamos paveiktų kūno dalių vaizdai. Kiekvienas iš šių tyrimų turi privalumų ir trūkumų. Štai kodėl gydytojas individualiai nusprendžia, kuri iš procedūrų yra prasmingiausia. Kartais prieš šį tyrimą pacientui duodama išgerti kontrastinės medžiagos.
Šių įvairių procedūrų tikslas yra tiksliai nustatyti, kur yra navikas, kurios kaimyninės struktūros yra greta ir kokio dydžio jis yra. Lemiamas veiksnys yra tai, ar stemplės vėžys jau išplitęs į limfmazgius ar kitus organus. Ši informacija lemia tolesnį stemplės vėžio gydymą. Kuo mažesnis navikas - ir kuo mažiau jis jau išplito, tuo didesnė tikimybė pasveikti. Net ir pažengusios ligos atveju išsamus tyrimas gali suteikti tikslingesnį gydymą ir pagerinti stemplės vėžio prognozę.
Stemplės vėžys: papildoma diagnostika
Jei įtariama, kad stemplės vėžys jau išaugo į gerklą ar bronchus, šie organai turi būti veidrodiniai (bronchoskopija, laringoskopija). Tyrimas panašus į gastroskopiją. Tačiau tam naudojama šiek tiek plonesnė žarna. Kitais atvejais atliekamas viršutinės pilvo dalies ultragarsas.
Jei KT, MRT, PET ar rentgeno nuotraukose matyti nenormalios kaulų struktūros, naudinga kaulų scintigrafija. Norėdami tai padaryti, į paciento rankos veną suleidžiama kontrastinė medžiaga, kuri daugiausia nusėda kauluose ypač metaboliškai aktyviose, gerai perfuzuotose vietose. Tai taip pat taikoma metastazėms. Tada navikai (metastazės) atsiranda kaip tamsios dėmės ant vaizdų, padarytų vadinamąja gama kamera.
Stemplės vėžys: gydymas
Yra įvairių stemplės vėžio gydymo būdų. Chirurgija, spinduliuotė ar chemoterapija - kokia terapijos galimybė naudojama, priklauso nuo naviko dydžio, ar jis išplitęs organizme, ir bendros paciento būklės. Dažnai derinamos skirtingos procedūros. Ypatingas atvejis yra pacientai, kurių stemplė yra taip susiaurėjusi dėl naviko, kad nebegali valgyti. Tokiu atveju gydytojas gali ištempti stemplę (bougienage) ir įkišti metalinį vamzdelį (stentą), kuris kelią atveria maistui.
Stemplės vėžys: chirurgija
Jei jis aptinkamas labai ankstyvoje stadijoje, tikimybė išgydyti stemplės vėžį yra labai didelė. Daugeliu atvejų navikas gali būti tiesiog pašalintas kaip ezofagoskopijos dalis (endoskopinė). Jei navikas yra šiek tiek labiau pažengęs, būtina didelė intervencija. Visa stemplė pašalinama kartu su susijusiais limfmazgiais. Kad po operacijos pacientai vėl galėtų valgyti, gydytojas vietoje stemplės įterpia plonosios žarnos gabalėlį. Arba jis gali siūti skrandį tiesiai prie viršutinės stemplės dalies (skrandžio traukimas). Jei chirurgui pavyksta visiškai pašalinti naviką ir jis dar nėra išplitęs jokių metastazių, šios intervencijos gali pakakti visiškam gijimui iki IIa stadijos.
Stemplės vėžys: chemoterapija ir radiacija
Esant išplitusiam stemplės vėžiui, chemoterapija ar spindulinė terapija, be operacijos, pasirodė esanti naudinga. Kai kuriais atvejais prieš operaciją atliekama chemoterapija arba spinduliuotė, siekiant sumažinti naviko dydį („sumažėjimas“). Dėl to chirurginė procedūra turėtų būti ne tokia rimta, o tai sumažina chirurgijos riziką pacientui. Nepaisant šios kombinuotos terapijos, tik 35 procentai nukentėjusiųjų išgyvena visiškai pašalintą stemplės karcinomą. Moksliniai tyrimai šiuo metu tiria, ar chemoterapija turėtų būti derinama su spinduliuote, siekiant pagerinti stemplės vėžio prognozę. Ši terapijos forma (chemoterapija + spinduliuotė) taip pat pasirenkama, jei negalima atlikti operacijos.
Stemplės vėžys: paliatyvi terapija
Labai išplitęs stemplės vėžys nebegali būti išgydytas. Kad pacientas turėtų kuo mažiau nusiskundimų, atliekama paliatyvi (simptomus palengvinanti, negyjanti) terapija. Jis nustatomas individualiai ir gali apimti chemoterapiją ar radiaciją. Paskutinės stadijos stemplės vėžio atveju pacientas taip pat gali gauti papildomo maisto per nazogastrinį vamzdelį.
Stemplės vėžys: ligos eiga ir prognozė
Stemplės vėžys greitai auga į aplinkines organų struktūras. Pirma, jis plečiasi į išorinius stemplės sienelės sluoksnius. Galutinės stadijos stemplės vėžio atveju gali būti pažeista plaučių mantija, širdies mantija, diafragma, pagrindinė arterija (aorta), slankstelių kūnai ar trachėja. Prieš tai, kai navikas paveikia šiuos kitus organus, paprastai jis pirmiausia plinta į limfmazgius. Vėžio ląstelės plinta per kraujagysles, taip pat nusėda kepenyse, plaučiuose, smegenyse ar kauluose. Tokios metastazės, deja, nėra neįprastos sergant stemplės vėžiu.
Gyvenimo trukmė ir šios navikinės ligos prognozė, deja, vis dar yra prastos. Tai daugiausia lemia tai, kad stemplės vėžys dažniausiai aptinkamas tik tada, kai navikas jau yra gana didelis ir išplitęs į limfmazgius. Taip yra 90 procentų pacientų. Kuo labiau pažengusi liga, tuo blogesnė prognozė. Labai ankstyvoje stadijoje naviką galima pašalinti ir išgydyti naudojant ezofagoskopiją arba operaciją.
Jei vėžys jau išplito, ateinančius penkerius metus išgyvens tik 35 proc. Jei operacija neapsieinama ir atliekama tik chemoterapija ir spinduliuotė, ateinančius trejus metus išgyvens 30 proc. Todėl pacientus, kuriems yra padidėjusi rizika, turėtų reguliariai tikrinti internistas, kad jis laiku nustatytų stemplės vėžį.
Žymos: dantys paauglys sekso partnerystė













-mit-mickymaus-am-tannenbaum.jpg)